Pálenie, brnenie či necitlivosť na vonkajšej strane stehna môže byť prejavom meralgia paresthetica – útlaku nervus cutaneus femoris lateralis pod trieslovým väzom. Často ju spúšťa obezita, tehotenstvo alebo tesné oblečenie. V článku nájdete typické príznaky, jednoduché testy a rozdiely oproti radikulopatii, aj možnosti liečby od režimových opatrení a liekov cez ultrazvukom navigovaný obstrek až po chirurgickú dekompresiu. Ak vás ťažkosti obmedzujú, objednajte sa na vyšetrenie do našej chirurgickej/ortopedickej ambulancie.
Čo je meralgia paresthetica (patofyziológia)
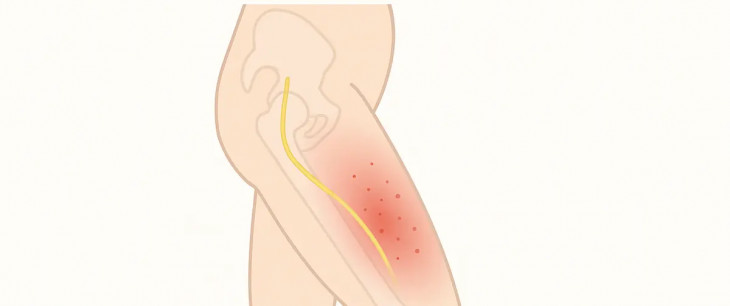
Meralgia paresthetica je bolestivý, no zároveň „čisto senzorický“ (len citlivostný) syndróm spôsobený stlačením nervus cutaneus femoris lateralis – laterálneho kožného nervu stehna. Tento nerv pochádza z koreňov L2–L3, prechádza pod (alebo cez) trieslový väz v blízkosti predného hornej bedrovej kosti (spina iliaca anterior superior) a zásobuje citlivosť na anterolaterálnej (predno-bočnej) ploche stehna. Keďže ide o nerv bez motorickej funkcie, nevzniká slabosť, ale pálenie, brnenie a necitlivosť. K stlačeniu dochádza najčastejšie pri prechode pod trieslovým väzom – v mieste, kde je nerv najzraniteľnejší voči tlaku zvonka aj zvnútra (obezita, tehotenstvo, opasky, pásy náradia).
Príznaky a spúšťače
Typické ťažkosti:
pálenie, ostrá či pálivá bolesť a brnenie v stehne na jeho vonkajšej (bočnej) strane,
hypestézia (znížená citlivosť) alebo plôška necitlivosti na anterolaterálnom stehne,
zhoršenie pri státí, chôdzi a pri extenzii v bedrovom kĺbe; úľava v sede alebo pri predklone,
citlivosť pri poklepe/pritlaku nad nervom tesne mediálne od prednej bedrovej kosti (lokálna „Tinelova“ zóna).
Rizikové a spúšťacie faktory:
obezita alebo rýchle priberanie, tehotenstvo,
tesné oblečenie, pevné opasky, korzety, pracovné pásy s náradím či ťažké bedrové púzdra,
diabetes mellitus, pooperačné a poúrazové zmeny v oblasti panvy/bedra, dlhé státie, časté hyperextenzie bedra (niektoré športy).
Prognóza: vo väčšine prípadov príznaky do niekoľkých mesiacov ustupujú alebo sa výrazne zmiernia po odstránení tlaku a jednoduchých úpravách životného štýlu. Konzervatívna liečba vedie k uzdraveniu alebo výraznému zlepšeniu približne u štyroch z piatich pacientov.
Diagnostika a diferenciálna diagnostika (EMG/NCS – kedy zvažovať)
Klinika je kľúčová. Diagnózu často stanoví anamnéza a fyzikálne vyšetrenie s mapovaním poruchy citlivosti v dermatóme nervus cutaneus femoris lateralis a miestom citlivosti pri ASIS. Jednoduchý test (krátkodobé stlačenie panvy v stoji/ľahu) môže dočasne uľaviť bolesti; v jednej štúdii dosiahol vysokú senzitivitu a špecificitu, no výsledky zatiaľ nemajú široké potvrdenie v ďalších pokusoch.
Kedy myslieť na iné príčiny (diferenciálna diagnostika):
L2–L3 radikulopatia (často s bolesťou chrbta, motorickým deficitom v ohýbačoch bedra/kvadricepse a reflexnými zmenami),
femorálna neuropatia (slabosť extenzie kolena, pokles patelárneho reflexu),
trochanterická burzitída, artróza bedra, periférna polyneuropatia či viscerálne zdroje bolesti.
Zobrazovanie: u väčšiny pacientov nie je potrebné. Röntgen/MR sa zvažujú pri podozrení na patológiu chrbtice, bedra alebo pri atypickom priebehu; ultrazvuk môže zobraziť nerv v mieste útlaku a zároveň navigovať obstrek.
Elektrofyziologické vyšetrenia (EMG/NCS):
senzitivita pre meralgiu je variabilná, technicky náročná; zvažujeme najmä v nejasných prípadoch, keď potrebujeme odlíšiť radikulopatiu/femorálnu neuropatiu, nie ako povinné vyšetrenie u každého,
užitočné bývajú senzorické nervové vedenia LFCN, zatiaľ čo bežné motorické EMG svalov býva normálne,
existujú aj doplnkové metódy (napr. evokované potenciály), ktoré môžu pomôcť v špecializovaných pracoviskách.
Liečba: konzervatívna (redukcia tlaku, zmena návykov), lieky, obstrek, chirurgická dekompresia
1) Režimové opatrenia (prvá voľba):
uvoľniť tlak v slabine: voľnejšie nohavice, nahradiť tesné opasky/korzety, premietnuť nosenie pracovného pásu,
redukcia hmotnosti, najmä pri brušnej obezite; úprava držania tela a obmedzenie dlhého státia či hyperextenzie v bedre,
krátkodobé lokálne chladenie alebo šetrné cvičenia na mobilitu panvy/bedra podľa fyzioterapeuta.
2) Farmakoterapia (pri perzistujúcich ťažkostiach):
krátkodobo NSA (napr. ibuprofén) pri bolestivej fáze,
pri neuropatickej bolesti zvážime gabapentinoidy, tricyklické antidepresíva (napr. amitriptylín) alebo SNRI (duloxetín); pri lokalizovaných ťažkostiach topické lidokaínové náplasti/kapsaicín,
opioidy sa vo všeobecnosti neodporúčajú. (Voľba lieku a dávkovanie patria do rúk lekára, najmä pri komorbiditách a interakciách.)
3) Cielený obstrek (periférny nervový blok):
Injekcia lokálneho anestetika ± kortikosteroidu pri prechode nervu pod trieslovým väzom je diagnostická aj terapeutická; optimálne ultrazvukom navigovaná. Účinok môže byť dočasný, no u mnohých pacientov prináša výraznú úľavu; pri návrate ťažkostí je možné blok zopakovať v rozumných intervaloch.
4) Chirurgická dekompresia (posledná voľba):
Pri refraktérnej bolesti po vyčerpaní konzervatívnych možností (zvyčajne po mesiacoch konzervatívnej liečby a aspoň jednom úspešnom diagnostickom bloku) prichádza do úvahy neurolyza/dekompresia nervu; v niektorých centrách aj neurektómia (prerušenie nervu) s cieľom odstrániť bolesť za cenu trvalej necitlivosti v malom poli. Publikované série opisujú vysoký podiel pacientov s uspokojivou úľavou, kvalita dôkazov je však nevyrovnaná a výber medzi neurolyzou a neurektómiou zostáva individuálny. Rozhodnutie sa robí po dôkladnom zvážení rizík/prínosov v spolupráci s neurochirurgom/ortopédom so skúsenosťou s LFCN.
Prevencia a praktické tipy
Minimalizujte trvalý tlak v oblasti slabín/bedier (voľnejšie oblečenie, nastaviteľné pracovné pásy, iné uloženie náradia).
Manažment hmotnosti a postupné chudnutie pri nadváhe.
Pri dlhom státí robte mikroprestávky a krátke predklony; pri športe, kde je výrazná extenzia bedra, pridajte doplnkové cvičenia.
Diabetici: dôsledná glykemická kontrola (zníženie rizika neuropatických ťažkostí).
Kedy prísť na vyšetrenie
Objednajte sa na chirurgickú/ortopedickú ambulanciu, ak:
máte novovzniknuté pálenie, brnenie či necitlivosť na vonkajšej strane stehna dlhšie ako 2–3 týždne,
bolesti sa zhoršujú alebo vás obmedzujú v práci/športe,
potrebujete cielený nervový obstrek alebo uvažujete o ďalších možnostiach liečby,
máte sprievodné príznaky, ktoré nie sú pre meralgiu typické (výrazná slabosť nohy, poruchy močenia/stolice, silná bolesť chrbtice, horúčka, poúrazové stavy) – vtedy je potrebné širšie vyšetrenie.
Volajte/rezervujte termín: naši špecialisti vyšetrenia zamerajú, odlíšia radikulopatiu od meralgie, navrhnú liečebný plán (režim, lieky, ultrazvukom navigovaný obstrek) a pri potrebe zabezpečia chirurgickú dekompresiu.
Zhrnutie
Meralgia paresthetica je častá, no často prehliadaná príčina bolesti a brnenia v stehne v dôsledku útlaku nervus cutaneus femoris lateralis pri trieslovom väze. Diagnóza je predovšetkým klinická; EMG/NCS zvažujeme pri nejasnostiach alebo diferenciálnej diagnostike. Väčšine pacientov pomôžu režimové opatrenia a konzervatívna liečba; obstrek prináša úľavu pri pretrvávajúcich ťažkostiach a chirurgická dekompresia je možnosťou pri refraktérnej bolesti. Prognóza je spravidla veľmi dobrá.
Odborné zdroje
StatPearls: Meralgia Paresthetica – prehľad patofyziológie, diagnostiky a liečby. NCBI
Mayo Clinic: Meralgia paresthetica – Diagnosis and treatment – praktické odporúčania, konzervatívna terapia a indikácia vyšetrení. Mayo Clinic
Cleveland Clinic: Meralgia paresthetica – Causes, Symptoms & Treatment – údaje o prognóze a konzervatívnom postupe. Cleveland Clinic
Cheatham SW et al.: Review of the Pelvic Compression Test – diagnostická hodnota klinického testu. PMC
MR/US a EDx doplnenie: vybrané práce o úlohe US a elektrodiagnostiky v MP.